Krzywizna stóp w wieku dorosłym nie jest rzadkością. Choroba objawia się już w dzieciństwie i z różnych powodów niewiele osób leczy ją do końca. Przyjrzyjmy się poniżej, jak naprawić tę sytuację.
Przyczyny i grupy ryzyka
Zewnętrznie paluch koślawy u dorosłych wygląda tak, jakby człowiek podczas chodzenia zapadał się do wewnątrz. W rezultacie choroba powoduje dyskomfort podczas poruszania się lub statyczny ucisk na stopy.
Główne zjawiska prowadzące do krzywizny:
- problemy związane z nieprawidłowym rozwojem i kształtowaniem kończyn dolnych w okresie prenatalnym;
- noszenie butów, które nie dopasowują się do wzrostu stopy;
- dysplazja;
- zmiany hormonalne w organizmie z zaburzeniami metabolicznymi;
- przebyte choroby (paraliż, osteoporoza);
- otyłość lub nagły przyrost masy ciała w wyniku ciąży i gestozy;
- uraz kości stopy i stawu skokowego.
Skrzywienie stopy może wystąpić u każdej osoby, jednak częściej są to kobiety poniżej 35 roku życia, które dużo czasu spędzają na nogach (nauczyciele, modelki, sprzedawcy, pracownicy służby zdrowia) lub osoby uprawiające lekkoatletykę.
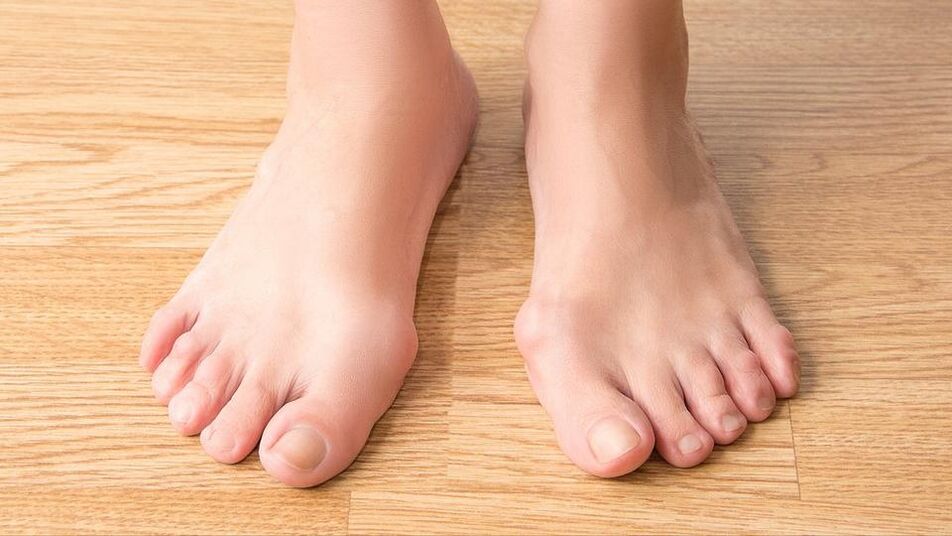
Rodzaje i stopnie
Wyróżnia się kilka rodzajów deformacji stóp:
- Statyczny – wyrażający się problemami z kręgosłupem.
- Strukturalny - ze względu na specyfikę położenia kości skokowej.
- Kompensacyjna – skrócenie ścięgna Achillesa z częściowym przeniesieniem funkcji na kostkę.
- Paraliż – po przebytych chorobach.
- Spazmatyczny.
- Hiperkorekcyjne – spowodowane niewłaściwym leczeniem wcześniej zidentyfikowanej patologii.
- Krzywiczny.
- Po urazie i zerwaniu aparatu więzadłowego.
Paluch koślawy u dorosłych ma kilka stopni nasilenia:
- pierwszym jest deformacja stawu z podwichnięciem stopy;
- drugi to przemieszczenie ścięgna i skrzywienie kciuka;
- trzeci to patologiczny proces tkanki kostnej, w którym palce odchylają się o 20 stopni;
- czwarty stopień to szczyt zmian wraz z wygaśnięciem funkcji stopy i rozprzestrzenieniem się choroby na staw skokowy i wyżej. Choroba powoduje ciągły dyskomfort, którego nie można skorygować zachowawczo.
Objawy
U dorosłych objawy stopy płasko-koślawej są następujące:
- obrzęk kończyn dolnych;
- silny ból (boli stopa w okolicy kości śródstopia);
- stałe odciski, modzele;
- ból pleców, problemy z postawą;
- zmęczenie i dyskomfort w nogach, które nie ustępują po odpoczynku;
- skurcze, skurcze;
- zmiana rozmiaru buta;
- deformacja zewnętrzna;
- pogorszenie chodu (zwiotczenie);
- współistniejące choroby stawów, zapalenie mięśni.
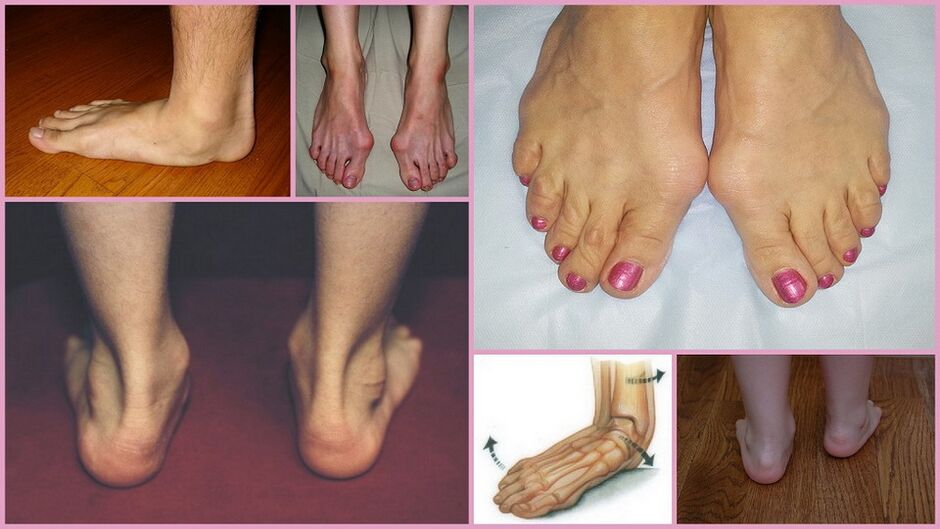
Jak niebezpieczna jest patologia?
Dorośli cierpiący na paluch koślawy są obarczeni wysokim ryzykiem wystąpienia schorzeń prowadzących do niepełnosprawności, gdyż zdeformowana stopa może utracić swoją funkcję.
Problem dotyczy nie tylko funkcji chodzenia w pozycji pionowej: patologia prowadzi do żylaków, problemów ze stawami, skrzywienia kręgosłupa, migreny, rozwoju stopy cukrzycowej, płaskostopia poprzecznego i pojawienia się ostrogi piętowej.
Diagnostyka
Przed postawieniem diagnozy lekarz musi określić stopień i rodzaj patologii poprzez badania:
- Zbieranie historii i egzamin zewnętrzny.
- Palpacja obszaru deformacji.
- Rentgen w trzech projekcjach.
- Jeśli to konieczne, CT, MRI.
- Konsultacje ze specjalistami przy identyfikacji chorób współistniejących.
Cechy leczenia palucha koślawego u dorosłych
Terapia choroby musi być kompleksowa i obejmować kilka metod. Proces powrotu do zdrowia jest długi i wymaga ścisłego przestrzegania wszystkich zaleceń lekarskich.
Leki (ogólnoustrojowe i miejscowe)
Leczenie lekami ma na celu złagodzenie bólu stóp i zmniejszenie stanu zapalnego. W tym celu NLPZ są przepisywane w dawce wybranej z uwzględnieniem dodatkowych chorób, ponieważ leki wpływają na funkcjonowanie żołądka. Leki można stosować miejscowo w postaci kremów i maści, tabletek lub zastrzyków.
Jeśli pacjentowi przeszkadza silny obrzęk, leki moczopędne są przepisywane na krótki kurs (nie dłużej niż trzy dni).
Przez cały okres leczenia ważne jest przyjmowanie witamin i minerałów, które wzmacniają tkankę kostną i więzadła.
Urządzenia ortopedyczne
Ta grupa produktów służy do korygowania i utrzymywania stopy we właściwej pozycji. Zaleca się ich regularne noszenie nie tylko w celach leczniczych, ale także profilaktycznych.
- Wkładki pomagają stopie rozkładać obciążenie podczas chodzenia i są niezbędne w walce z płaskostopiem i deformacjami.
- Obuwie ortopedyczne wykonywane jest na zamówienie, z uwzględnieniem stopnia patologii. Szczelnie zabezpiecza nogę, zapobiegając pogłębieniu się choroby.
- Aparaty koślawe przeznaczone są na haluksy, gdy konieczna jest korekcja tej okolicy.
Wszystkie wyroby ortopedyczne dobierane są indywidualnie po wizycie u ortopedy.
Masaż
Sesje masażu można przeprowadzać kilka razy w roku, po 10 zabiegów na kurs. Ta manipulacja przywraca krążenie krwi w dotkniętym obszarze, wzmacnia mięśnie i więzadła.
Przed masażem zaleca się ciepłą kąpiel stóp z ziołami przeciwzapalnymi. Ruchy powinny być okrężne, rozcierające lub rozgrzewające, bez dodatkowego urazu zdeformowanego obszaru.
W domu zaleca się codzienne wykonywanie automasażu po ciężkim dniu.
Terapia ruchowa
Trening wzmacniający stopę należy rozpocząć po ustąpieniu objawów stanu zapalnego. Przed rozpoczęciem ćwiczeń fizycznych należy rozgrzać mięśnie i masować stopy.
Główny kompleks:
- Okrągłe ruchy kostki, przyciągając stopy do siebie i od siebie.
- Leżenie na plecach – imitacja jazdy na rowerze.
- Ruchy każdym palcem osobno.
- Przewracanie się od palca do pięty.
- Chwytanie stopą małych przedmiotów z podłogi.
- Rysunek markerem trzymanym w palcach na kartce papieru.
- Zwijanie butelki lub wałka do ciasta podczas siedzenia.
- Chodzenie na palcach, piętach i bokach stóp.
- Napięcie i rozluźnienie mięśni nóg. Ćwiczenie należy wykonywać siedząc na podłodze z wyprostowanymi kończynami dolnymi.
Ruchy nie powinny powodować dyskomfortu i nieprzyjemnych wrażeń. Liczbę podejść i powtórzeń należy dodawać stopniowo.
Fizjoterapia
Regularny przebieg zabiegów może złagodzić ból, skurcze mięśni i przywrócić mikrokrążenie w tkankach, a także wzmocnić aparat więzadłowy stopy planovalgus, zatrzymując proces deformacji.
Podstawowe techniki:
- ultradźwięki - przyspieszenie metabolizmu i usuwanie soli z obszaru problemowego;
- laser – redukcja stanów zapalnych i obrzęków;
- UVT – normalizacja krążenia krwi;
- magnes - rozgrzewający tkanki spazmatyczne;
- aplikacje błotne, ozokeryt.
Nie można samodzielnie dodać lub anulować kursu przepisanej fizjoterapii bez konsultacji z lekarzem, ponieważ może to prowadzić do pogorszenia problemu.
Środki ludowe
Leczenie palucha koślawego w domu jest niepraktyczne, ale medycyna alternatywna może złagodzić stan pacjenta przed wizytą u lekarza.
Popularne przepisy:
- Marzannę zalać ciepłą wodą i zagotować w łaźni wodnej, następnie ostudzić kompozycję i przyjmować pół szklanki przed posiłkiem 3 razy dziennie.
- Wysusz kwiaty mniszka lekarskiego, zmiel je na proszek, dodaj jod i nałóż na miejsce, w którym tworzy się narośl.
- Zmieszaj musztardę i bodyagę w równych proporcjach, dodaj terpentynę, olej i nasmaruj stopy przed pójściem spać.
- Ugniataj propolis, lekko go rozgrzej w dłoniach i nałóż na strefę deformacji. Pozostawić na noc, zabezpieczając bandażem.
Interwencja chirurgiczna
W przypadku braku efektu metod zachowawczych, a także w przypadku deformacji palucha koślawego o 3-4 stopnie, zaleca się leczenie chirurgiczne.
Zabiegi chirurgiczne mają dwa kierunki – tradycyjny i laserowy.
Pierwszy rodzaj operacji wykonywany jest w znieczuleniu ogólnym z założeniem opatrunku gipsowego przez kilka tygodni i wymaga okresu rekonwalescencji.
Leczenie laserem występuje w kilku postaciach:
- egzostektomia – usunięcie narośli kostnych z korektą kształtu zewnętrznego stopy;
- wycięcie paliczka dużego palca i ustawienie go we właściwej pozycji;
- endoprotezoplastyka – nacięcie deformacji i w razie potrzeby wymiana stawu, przeszczep ścięgna.
Zapobieganie
Następujące proste środki pomogą zapobiec rozwojowi choroby:
- Przestrzeganie zasad prawidłowego odżywiania.
- Eliminacja złych nawyków.
- Kontrola wagi.
- Umiarkowana aktywność fizyczna.
- Organizacja prawidłowego odpoczynku dobowego.
- Automasaż stóp i terapia ruchowa.
- Latem chodzenie boso po piasku, małych kamyczkach i ziemi.
- Stosowanie wkładek ortopedycznych i ortez.
- Wygodne buty bez wysokich obcasów.
- Przestrzeganie zasad bezpieczeństwa w domu i na ulicy.
- Regularne badania lekarskie.
Jeśli zauważysz pierwsze oznaki deformacji, nie zwlekaj z rozwiązaniem problemu. Jeśli rozpoczniesz leczenie na wczesnym etapie, choroba zniknie na zawsze, a osoba powróci do zwykłego rytmu życia bez bólu.























